
La cause la plus fréquente du FBSS est la mauvaise indication chirurgicale. Aux USA l’arthrodèse lombaire a augmenté de 220% entre 1990 et 2001 80 000 patients sont “étiquetés “ FBSS chaque année. En France l’augmentation des indications de l’arthrodèse et surtout l’hétérogénéité des pratiques selon les régions a conduit la Haute Autorité de Santé à produire des recommandations quant aux indications des interventions instrumentées sur le rachis. Ces recommandations émises par un comité d’experts, à partir de l’analyse des données scientifiques ne concernent que la lombalgie dite commune, dégénérative. Elles incitent à restreindre le recours à certaines chirurgies du rachis, à savoir les systèmes de stabilisation dynamique et les dispositifs inter-épineux qui ne sont pas recommandés dans le cadre de la lombalgie chronique dégénérative.
Les principales causes du FBSS
- Lorsqu’il n’existe aucun intervalle libre, il faut rechercher une décompression insuffisante, une blessure d’une racine nerveuse lors de l’intervention, une malposition d’une vis, une erreur de niveau, un saignement post-opératoire immédiat, ou parfois un méningocèle lorsque le délai d’apparition des symptômes est de quelques jours…
- Si l’interrogatoire fait apparaître un intervalle libre de quelques mois, il faut rechercher : une récidive de hernie discale, une fibrose épidurale,…
- Et, à plus long terme ;
– un syndrome jonctionnel, une instabilité, une pseudarthose (absence de fusion vertébrale), une fracture du matériel d’ostéosynthèse.
Les indications à la reprise chirurgicale
Il n’existe que peu de situations pouvant déboucher sur l’indication d’une reprise chirurgicale
La récidive de hernie discale
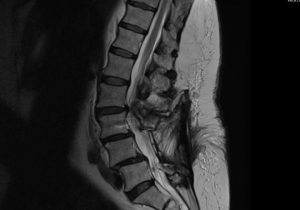
L’instabilité
Le syndrome jonctionnel
Il s’agit d’un rétrécissement du canal pouvant survenir au dessous ou plus souvent au dessus d’une arthrodèse. Il peut nécessiter un recalibrage et l’extension de l’arthrodèse lorsque le rétrécissement s’exprime sur le plan neurologique.
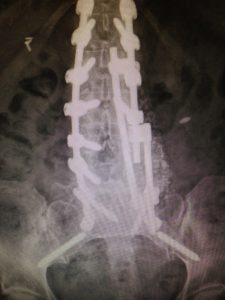
La pseudarthrose
La pseudarthrose peut être indirectement évoquée devant la présence d’une chambre de mobilité au niveau des vis d’ostéosynthèse visible sur le scanner. La scintigraphie permet de sensibiliser le diagnostic. La reprise chirurgicale s’accompagnera le plus souvent d’une greffe osseuse.
La fracture du matériel d’ostéosynthèse
Les causes de douleurs non chirurgicales du FBSS
– le syndrome Myofascial
– les tendinopathies
Certaines tendinopathies peuvent passer pour des douleurs radiculaires tronquées. C’est le cas de la tendinopathie du Psoas ou celle du Moyen fessier pouvant s’exprimer, respectivement, par une douleur inguinale ou par une douleur trochantérienne avec irradiation tronquée, face externe de cuisse.
– la coxopathie
Le diagnostic de coxopathie peut être évoqué devant la persistance ou la survenue secondaire d’une douleur mécanique d’allure crurale avec limitation de la mobilité articulaire de hanche. La radiographie permet de faire le diagnostic. Dans les formes infra-radiologiques, il est parfois utile – s’il existe suffisamment d’arguments cliniques – de réaliser un arthroscanner de hanche pour confirmer le diagnostic.
– la douleur sacro-iliaque
– le syndrome articulaire postérieur
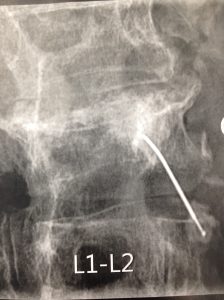
Le syndrome articulaire postérieur dit également syndrome facettaire, est évoqué devant la persistance d’une douleur lombaire latéralisée, favorisée par la station statique prolongée, surtout debout et la mobilisation rachidienne notamment en rotation. L’examen clinique retrouve une douleur articulaire et une douleur au rouler palper de façon segmentaire. La confirmation du diagnostic est apportée par le bloc-test infiltratif qui, associé à un corticoïde permet de soulager le patient. Lorsque la douleur récidive, il est possible de proposer une thermolyse. Dans notre expérience, une rééducation bien conduite permet aussi, dans bon nombre de cas, de soulager les patients ou peut s’avérer être un complément utile de l’infiltration.
–
– le syndrome de la charnière Thoraco-lombaire
– la douleur discogénique
Elle peut expliquer la persistance d’une lombalgie après exérèse de hernie discale. La hernie discale survient en effet sur un disque dégénératif ayant perdu une partie de ses propriétés mécaniques et l’acte chirurgical vise à traiter la compression de la racine nerveuse en retirant la hernie mais la discopathie (littéralement « la maladie du disque ») peut continuer de s’exprimer sous la forme d’une lombalgie ou peut donner lieu, à court, moyen ou long terme, à une récidive de hernie discale. La douleur discogénique est habituellement favorisée par la station assise prolongée et soulagée par la marche. L’approche rééducative, surtout dans sa forme multi-disciplinaire, telle qu’elle est réalisée en centre de rééducation, est reine dans la prise en charge de la lombalgie sur discopathie et peut contribuer, par ailleurs, à réduire le risque de récidive de hernie discale.
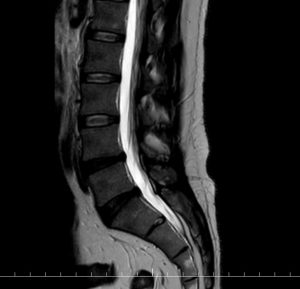
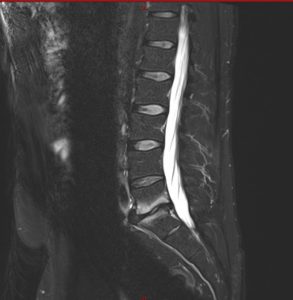
– la discopathie inflammatoire
Une forme particulière de douleur discogénique est la discopathie inflammatoire, dite MODIC 1, dont le diagnostic passe par la réalisation d’une IRM permettant d’objectiver un hypersignal des plateaux vertébraux adjacent à la discopathie en mode T1 et un hyposignal en mode T2. Cette forme de discopathie peut être évoquée devant des douleurs nocturnes aux retournements d’une part et une raideur matinale (dérouillage) d’au moins 20 à 30 min voire davantage, d’autre part. Les AINS soulagent par ailleurs, en partie, les douleurs. Dans certains cas, la discopathie inflammatoire peut s’avérer asymptomatique aussi, faut-il vérifier l’imputabilité de la discopathie dans la genèse des douleurs par la palpation des épineuses qui doit reproduire, au regard de la discopathie incriminée, la douleur habituellement ressentie. La prise en charge est d’abord médicale et doit être axée sur la rééducation parfois couplée à une infiltration intra-discale sous contrôle scanner, les études étant actuellement insuffisantes pour faire de l’infiltration le traitement de référence de la discopathie inflammatoire. A noter que la forme dite MODIC 2 et 3 ne doit pas être traiter autrement que la discopathie dégénérative simple.
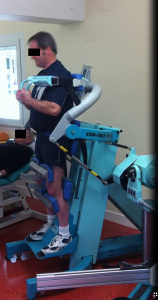
– le syndrome de déconditionnement
Décrit dans les années 85-90 par Tom Mayer, le syndrome dit de déconditionnement peut être évoqué devant une lombalgie chronique non spécifique, perdurant notamment au décours d’une chirurgie. Le diagnostic repose sur un faisceau d’argument associant : une insuffisance musculaire rachidienne, une raideur rachidienne et des muscles sous-pelviens, une désadaptation à l’effort, une inhibition neuro-musculaire et parfois d’un état dépressif. La prise en charge repose, en particulier lorsque la lombalgie s’accompagne d’un important retentissement socioprofessionnel, sur la mise en œuvre d’une rééducative intensive pluridisciplinaire en centre de rééducation spécialisé.
Les douleurs neuropathiques
Conclusion
La prise en charge du syndrome des échecs de la chirurgie du rachis ou FBSS repose en premier lieu sur sa prévention devant amener à éviter toute chirurgie rachidienne s’inscrivant dans le contexte d’une lombalgie commune. Les conséquences d’un échec chirurgical peuvent être lourdes, en particulier sur le plan socio-professionnel.
La prise en charge du FBSS est d’abord étiologique et doit être autant que possible conservatrice pour éviter d’engendrer une iatrogénie supplémentaire. Dans un certain nombre de cas la reprise chirurgicale ne se discute pas.
Les traitements médicamenteux et la stimulation cutanée voire médullaire peuvent jouer un rôle clé sur la composante douloureuse neuropathique.
La rééducation est primordiale dans certains cas, en particulier, pour la prise en charge des douleurs discogéniques et le syndrome de déconditionnement. Les infiltrations peuvent s’avérer bénéfiques pour traiter un syndrome facettaire (infiltration articulaire postérieure), une tendinopathie, une coxopathie,…L’infiltration épidurale, surtout dans sa forme « lavage à gros volume » par le hiatus sacro-coccygien, peut s’avérer bénéfique en cas de conflit disco-radiculaire persistant, voire parfois dans certaines fibroses épidurales.
